O “casu marzu” é um queijo tradicional italiano, produzido na região da Sardenha. O queijo pode ser fabricado com leite de ovelha e bovino, cru ou pasteurizado, sendo que seu diferencial é a “maturação” pela ação de larvas da mosca de queijo: Piophila casei. É conhecido na Itália por diversos nomes: casu becciu (queijo velho), casu fattittu (queijo pronto), muuidu hasu (queijo de pasta mole), casu frazigu (queijo podre), casu modde (queijo molle), casu gumpagadu (queijo com vermes).
Tradicionalmente, a produção do casu marzu ocorre nos meses mais quentes, quando o aumento da temperatura favorece o ciclo de vida da mosca do queijo, frequentemente presente nas queijarias. O ciclo da mosca começa no final de maio, auge da primavera italiana, e seu fim ocorre no final de outubro, auge do outono. Durante esse período, há uma média de seis ciclos biologicamente completos das moscas que, muitas vezes, se sobrepõem cronologicamente.
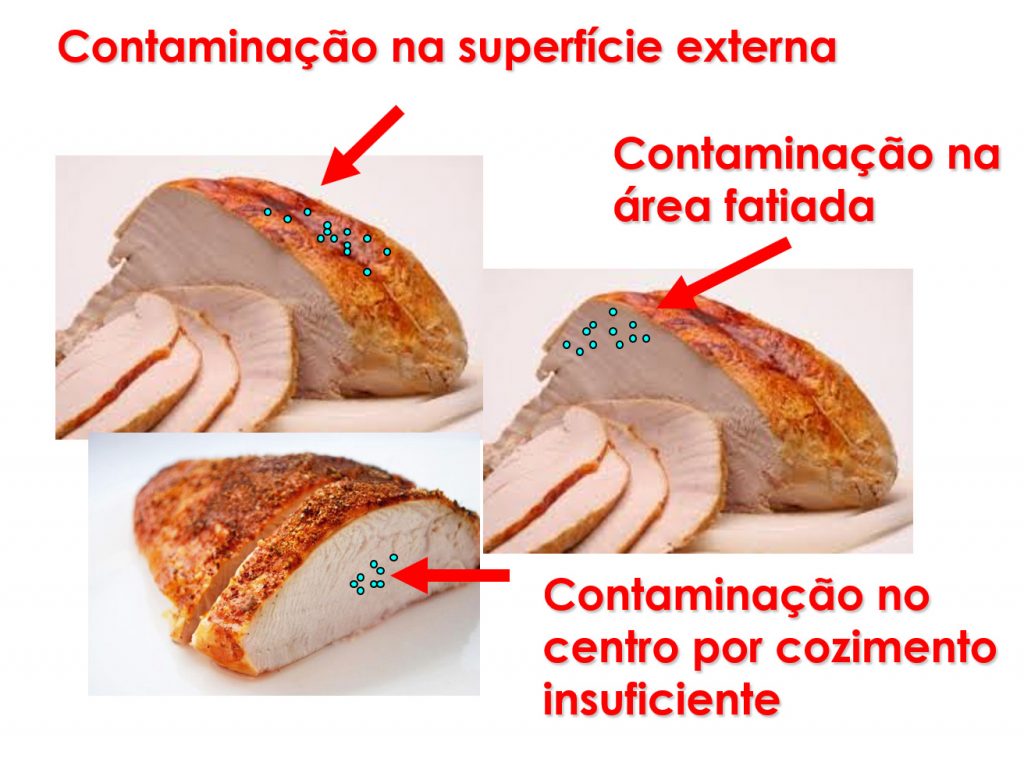
No período em que as moscas começam a voar, a presença de estufamento precoce e rachaduras na crosta do queijo favorecem a infestação pelas moscas e a deposição de ovos pelo inseto. A colonização pelas larvas é facilitada pela adoção de algumas medidas, como a redução da concentração de sal e do tempo de imersão na salmoura; uma prensagem menos intensa; a perfuração proposital da crosta; o uso de óleos que atraem a mosca; a exposição das formas nos ambientes mais quentes da queijaria; a diminuição das “viragens” do queijo.
Após a colonização do queijo, sua parte superior é removida e é triturada e empilhada nas formas, para atrair ainda mais moscas. Essas moscas colocam cerca de 140 a 500 ovos, dos quais se desenvolvem as larvas. Essas larvas possuem habilidade de realizar saltos frequentes (23 cm de comprimento e 20 cm de altura máxima). A duração média do estágio larval é de cinco dias, mas em condições adversas de temperatura pode ser prolongado.
A próxima fase é a pupação, que tem uma duração de 12 dias. Geralmente ocorre após as larvas terem deixado o queijo, mas a presença de pupas pode, algumas vezes, ser observada no interior do queijo. Em condições climáticas favoráveis (25°C, 60% de umidade) o ciclo biológico da Piophila casei é completado em cerca de 20 dias.
Durante a colonização do queijo, as larvas modificam a consistência da massa pela ação mecânica e enzimática, assim o queijo se torna muito macio. Porém, a ação direta das larvas no queijo pode provocar várias doenças como miíase nasal, miíase de cólon e genital. Além disso, as larvas também podem atuar como um vetor para esporos de Clostridium botulinum. A proteólise do queijo também pode resultar em metabólitos nocivos, como as aminas biogênicas.
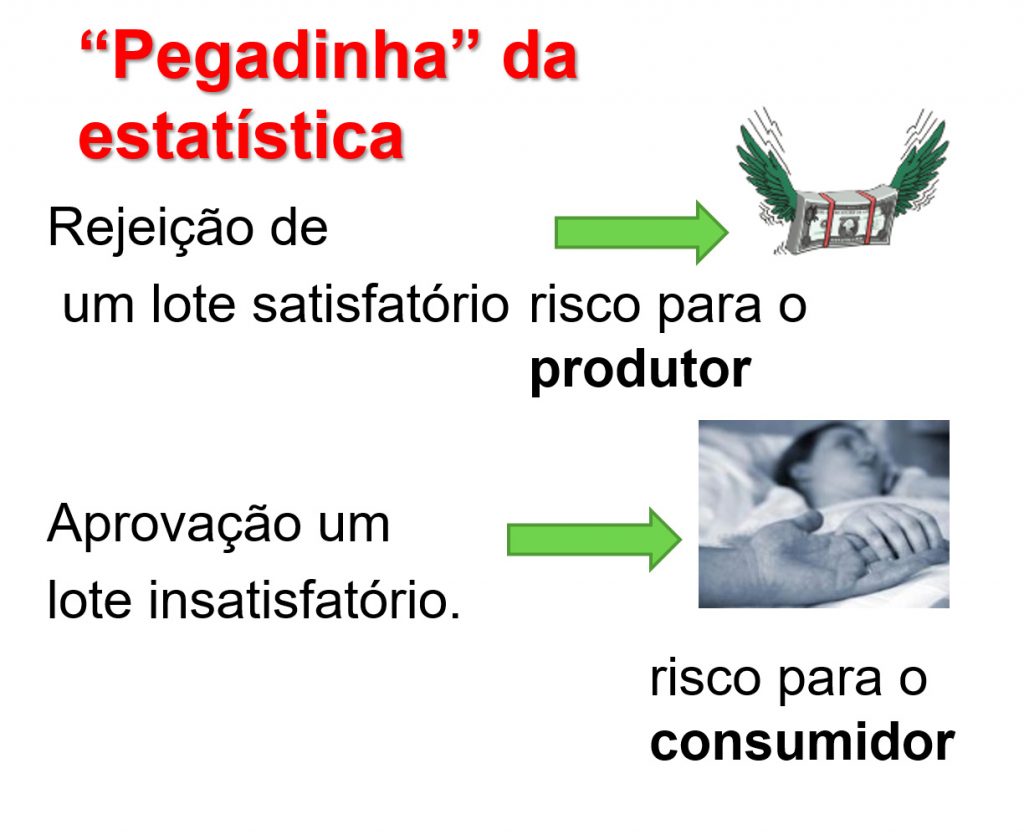
O queijo tem sido consumido na Sardenha há séculos, mas para as autoridades de saúde pública e segurança de alimentos da União Europeia, o casu marzu é um perigoso transmissor de doenças. Assim, a produção comercial e a venda do queijo foram banidas desde a década de 1990. Porém, o interesse despertado pelo “casu marzu” nos consumidores contribuiu ao longo dos anos para o desenvolvimento de uma produção ilegal, mas bem lucrativa: a produção estimada é de mais de 1.000 queijos por ano.
Atualmente, há um grande interesse para que o casu marzu seja declarado como alimento tradicional pela União Europeia e possa ser fabricado e comercializado sem problemas. Também há o desenvolvimento de estudos para produzi-lo em um ambiente controlado. Por enquanto, a UE faz vista grossa para a produção ilegal de casu marzu e talvez você possa encontrar o queijo na Sardenha e quem sabe experimentar essa iguaria.
Referência: MAZZETTE, R. et al. PRODUZIONE DI “CASU MARZU” IN CONDIZIONI CONTROLLATE: VALUTAZIONE DELL’EFFETTO DELLA COLONIZZAZIONE DA Piophila casei SULLE CARATTERISTICHE MICROBIOLOGICHE E CHIMICHE DEI FORMAGGI. A.I.V.I., Sassari, v. 7, n. 0, p.45-54, mar. 2010.
Imagem: Seafoodsherpa.com
3 min leituraO “casu marzu” é um queijo tradicional italiano, produzido na região da Sardenha. O queijo pode ser fabricado com leite de ovelha e bovino, cru ou pasteurizado, sendo que seu […]