A gestão de alergênicos é hoje um dos pilares mais sensíveis da segurança de alimentos. Embora muitas vezes invisíveis aos olhos, eles podem causar reações graves e até fatais, o que coloca uma responsabilidade acrescida sobre a indústria alimentar. A cada ano, assistimos ao recolhimento de produtos devido à presença não declarada de alergênicos, muitas vezes por falhas em rotulagem, contaminação cruzada ou lapsos nos procedimentos internos.
À medida que os processos se tornam mais automatizados e a cadeia de abastecimento mais complexa, aumenta também o desafio de controlar eficazmente substâncias como leite, ovos, castanhas ou trigo. Esta complexidade exige mais do que cumprir a legislação: exige uma cultura de segurança dos alimentos viva, onde todos os colaboradores estejam conscientes do impacto que uma falha pode ter.
Muito se tem escrito sobre o controle de alergênicos na indústria de alimentos — e com razão. Embora seja um tema recorrente, nunca é demais reforçar a sua importância. Na prática, sua gestão vai muito além de sinalizar os ingredientes nos rótulos. Também exige medidas rigorosas para evitar contaminação cruzada, formação contínua das equipes de trabalho e processos bem definidos ao longo de toda a cadeia de produção.
Seja em fábricas ou em serviços de alimentação, como cantinas e restaurantes, o tema exige atenção redobrada. Recentemente, iniciativas como Curso online ensina chefs e cozinheiros a lidar com o público alérgico mostram como é possível formar os profissionais que estão na linha da frente.
Num cenário onde qualquer descuido pode ter consequências graves, o controle de alergênicos deve ser visto como uma prioridade estratégica, não apenas como uma exigência legal.
O que são alergênicos e por que representam um risco?
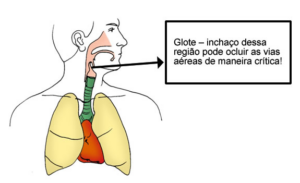
Alergênicos são substâncias normalmente inofensivas para a maioria das pessoas, mas que, em indivíduos sensíveis, podem desencadear reações adversas — que vão desde sintomas ligeiros, como comichão ou urticária, até situações graves de anafilaxia, que podem ser fatais.
Na indústria alimentar, os alergênicos de maior preocupação são os chamados “principais alergênicos alimentares”. Esta lista de substâncias varia conforme as regiões do globo, pois os hábitos alimentares são diferentes. Na União Europeia, a rotulagem é obrigatória para: cereais que contêm glúten, crustáceos, ovos, peixe, amendoim, soja, leite, frutos de casca rija, aipo, mostarda, sementes de sésamo, dióxido de enxofre e sulfitos, tremoço e moluscos.
O risco não está apenas na presença intencional desses ingredientes, mas também na possibilidade de contaminação cruzada, que pode ocorrer em qualquer ponto da cadeia produtiva — desde o armazenamento e transporte, até à produção e embalagem. Dependendo da substância e da sensibilidade individual, pequenas quantidades são suficientes para causar reações severas.
É por isso que o controle eficaz deve ser sistemático e integrado no sistema de gestão da segurança dos alimentos. Isto implica em identificar pontos críticos, implementar barreiras físicas e organizacionais, formar colaboradores e manter comunicação clara com o consumidor.
Obrigações legais
A legislação europeia impõe requisitos claros às empresas alimentares no que diz respeito aos alergênicos. O Regulamento (UE) n.º 1169/2011 obriga a rotulagem de 14 substâncias consideradas alergênicos alimentares prioritários. Neste seguimento, estas devem ser destacadas na lista de ingredientes dos produtos pré-embalados, de forma clara e visível — geralmente em negrito, itálico ou cor distinta.
Mas a conformidade legal vai além da rotulagem. As empresas são também responsáveis por garantir que não ocorrem contaminações cruzadas durante o fabrico, armazenagem ou transporte. Isso inclui:
- Adoção de boas práticas de fabricação e higiene;
- Implementação de sistemas de limpeza eficazes;
- Separação física ou temporal de linhas de produção;
- Controle rigoroso de fornecedores e matérias-primas.
A responsabilidade é transversal: aplica-se a todos os intervenientes da cadeia, incluindo distribuidores e operadores de restauração. Assim, a falha em proteger o consumidor alérgico pode resultar em consequências graves — não só para a saúde pública, mas também para a reputação da marca e eventuais sanções legais.
Boas práticas na prevenção da contaminação por alergênicos
Evitar a contaminação cruzada é uma das maiores responsabilidades na indústria alimentar. O desafio vai muito além da identificação de ingredientes — exige rigor na execução de procedimentos, desde o planeamento até à produção. Entre as boas práticas recomendadas, destacam-se:
- Planejamento da produção: Fabricar produtos sem alergênicos antes dos produtos que os contêm, minimizando riscos.
- Limpezas validadas: Implementar e verificar métodos de limpeza capazes de remover traços de alergênicos entre lotes.
- Segregação de ingredientes e utensílios: Utilizar utensílios, equipamentos e espaços próprios ou devidamente higienizados para evitar contatos acidentais.
- Formação contínua das equipes: Garantir que todos os colaboradores compreendem os riscos e sabem agir conforme os procedimentos.
- Etiquetagem precisa e atualizada: Incluindo advertências sobre a possibilidade de presença involuntária de alergênicos, quando aplicável.
Também é fundamental envolver toda a cadeia de fornecimento neste controle. A escolha de fornecedores confiáveis, com rastreabilidade e informação clara sobre os ingredientes, é parte essencial de uma gestão eficaz.
Tendências e inovações no controle de alergênicos
Com o aumento de diagnósticos de alergias alimentares e a crescente exigência dos consumidores por informações claras e produtos mais seguros, a inovação tecnológica e a investigação científica são grandes aliadas neste processo.
Destacam-se algumas tendências:
- Desenvolvimento de métodos analíticos mais sensíveis: Novas técnicas laboratoriais permitem detectar quantidades mínimas de alergênicos, aumentando a confiabilidade do controle.
- Etiquetagem digital e rastreabilidade em tempo real: Ferramentas como QR codes ou plataformas de blockchain estão em uso para oferecer mais transparência ao consumidor.
- Reformulações alimentares: Muitas empresas reformulam receitas para eliminar algumas destas substâncias, especialmente em snacks, doces e alimentos infantis.
- Processos tecnológicos como a fermentação: Algumas pesquisas investigam se é possível reduzir o potencial alergênico de certos ingredientes por meio de processos químicos.
- Avanços na rotulagem preventiva: Em vários países, discute-se a criação de diretrizes mais claras sobre o uso de advertências como “pode conter”, para evitar confusões e promover mais responsabilidade.
Em síntese, o controle de alergênicos é uma responsabilidade transversal que deve estar integrada em todas as fases da cadeia alimentar. Cada falha pode ter consequências graves para a saúde do consumidor.
Desta forma, não basta seguir boas práticas ou cumprir requisitos mínimos: é necessário criar uma cultura organizacional que valorize a segurança dos alimentos em todas as suas dimensões. A formação contínua das equipes, a avaliação rigorosa dos fornecedores e a adoção de tecnologias de rastreabilidade são medidas que fortalecem a confiança nos produtos e protegem a integridade das marcas.
A gestão eficaz de alergênicos não é apenas uma exigência legal — é um compromisso ético com a saúde pública e com a confiança de todos os consumidores.
4 min leituraA gestão de alergênicos é hoje um dos pilares mais sensíveis da segurança de alimentos. Embora muitas vezes invisíveis aos olhos, eles podem causar reações graves e até fatais, o […]