Sempre me divirto muito assistindo aos vídeos chamados “gororoba narrada”, aqueles em que cenas de comida de rua na Ásia, especialmente na Índia, exibem preparo com higiene aparentemente duvidosa.
É tão esdrúxulo que vira comédia: bolinhos sendo moldados nas axilas, massas sendo manipuladas sobre o chão, roedores passando, alimentos expostos ao ar livre em meio à poeira urbana intensa, frituras reutilizando óleo por longos períodos, utensílios compartilhados entre ingredientes crus e prontos, recipientes de molhos abertos à beira da rua e, em alguns casos que viralizam nas redes, situações ainda mais extremas que só assistindo para acreditar.
O contraste entre essas cenas, que para muitos espectadores ocidentais soam quase como um “desafio imunológico”, e o fato de populações locais consumirem esses alimentos diariamente sem aparente alarme imediato torna-se ainda mais evidente quando viajantes que se arriscam acabam adoecendo, às vezes seriamente, enquanto os habitantes parecem sofrer pouco ou nada com isso.
Pois é justamente esse cenário que serve de ponto de partida para uma discussão técnica séria sobre exposição microbiana, adaptação imunológica e a diferença entre risco real e percepção cultural de risco sanitário. Este artigo explora os fatores que contribuem para essa discrepância, tomando como base evidências sobre a diarreia do viajante, adaptação imunológica e microbiota intestinal.
A diarreia do viajante (DV) é a doença infecciosa mais comum entre pessoas que viajam internacionalmente para regiões com níveis sanitários mais baixos.
| Região / Países típicos | % DV – Alto risco | % DV – Turista urbano | Patógenos mais comuns | Observações / Fatores de risco |
| Sul da Ásia (Índia, Paquistão, Nepal, Sri Lanka) | 50–60% | 10–20% | ETEC (50–60%), Campylobacter (10–15%), Shigella (5–10%), Giardia lamblia (5–10%), Norovírus (2–5%) | Risco alto em áreas rurais, mercados de rua e água não tratada; turistas urbanos em hotéis seguros têm risco baixo |
| África Subsaariana (Quênia, Tanzânia, Nigéria) | 55–70% | 10–15% | ETEC (50–60%), Shigella (10–15%), Salmonella (5–10%), Giardia lamblia (5–10%), Entamoeba histolytica (2–5%) | Risco alto para mochileiros e viajantes rurais; surtos bacterianos e parasitários frequentes |
| América Latina (Peru, México, Colômbia, Bolívia) | 30–50% | 5–15% | ETEC (50–60%), Shigella (5–10%), Salmonella (5%), Giardia lamblia (5–10%), Norovírus (2–5%) | Maior risco em viajantes mochileiros; turistas urbanos têm risco intermediário; água e comida de rua são fatores principais |
| Oriente Médio (Egito, Jordânia, Emirados Árabes) | 30–55% | 5–10% | ETEC (50–60%), Salmonella (5–10%), Shigella (5–10%), Giardia lamblia (2–5%), Norovírus (2–5%) | Risco depende da região e tipo de hospedagem; alimentos de rua e água não tratada aumentam risco |
| Sudeste Asiático (Tailândia, Vietnã, Indonésia) | 40–60% | 10–15% | ETEC (50–60%), Campylobacter (10–15%), Shigella (5–10%), Giardia lamblia (5–10%), Norovírus (2–5%) | Alto risco em viajantes que consomem alimentos de rua e frutos do mar crus |
| Caribe / América Central (República Dominicana, Cuba, Panamá) | 20–40% | 5–10% | ETEC (50–60%), Giardia lamblia (5–10%), Salmonella (5%), Norovírus (2–5%) | Risco moderado; água e comida de rua são fatores principais |
| Ásia Central (Uzbequistão, Cazaquistão) | 30–50% | 5–10% | ETEC (50–60%), Shigella (5–10%), Giardia lamblia (5%) | Risco intermediário; mais em áreas rurais e pequenas cidades |
Fonte: Dados compilados a partir de revisões científicas e guias de medicina de viagem, incluindo Atlas da Saúde, TravelHealth Pro, StatPearls, MSD Manuals, Ministério da Saúde do Brasil e publicações especializadas em diarreia do viajante. Os percentuais representam a incidência média estimada de diarreia em viajantes em turistas que se expõem a comida de rua durante as duas primeiras semanas em cada região (geral e área urbana), e os patógenos listados refletem os agentes bacterianos, virais e parasitários mais comumente identificados em estudos epidemiológicos. A distribuição regional considera fatores de exposição, como tipo de hospedagem, consumo de água e alimentos de rua.
No quadro, os percentuais representam estimativas de risco médio de diarreia durante as duas primeiras semanas de viagem, não números absolutos de atendimentos clínicos e podem variar conforme a região, tipo de viagem e hábitos de consumo, mas refletem a distribuição média encontrada em estudos de medicina de viagem, sendo que % Alto Risco indica viajantes expostos a água e alimentos de risco e % Turista Urbano indica viajantes com cuidados básicos de higiene e hospedagem segura.
Estes números mostram que um turista pode adoecer apenas por entrar em contato com alimentos ou água contaminados, mesmo sem exposições extremas. Na maioria dos casos, a diarreia do viajante é causada por microrganismos transmitidos pela via fecal-oral, sendo que:
-
80–90% dos casos são provocados por bactérias entéricas, especialmente Escherichia coli enterotoxigênica (ETEC);
-
5–10% são causados por Shigella, Salmonella ou Campylobacter, dependendo da região visitada;
-
5–10% são provocados por parasitas, como Giardia lamblia ou Entamoeba histolytica;
-
2–5% têm origem em vírus entéricos, como norovírus e adenovírus.
Contudo, a exposição repetida a microrganismos desde a infância estimula o sistema imunológico a produzir anticorpos específicos contra agentes repetidamente encontrados, assim como uma resposta imunológica mais moderada a patógenos que para um turista seriam totalmente desconhecidos.
Pessoas que retornam frequentemente a destinos de alto risco têm menor probabilidade de apresentar DV em comparações posteriores, um sinal indireto de imunidade adaptativa adquirida pela exposição.
Além disso, a microbiota intestinal, ou seja, a comunidade de microrganismos que habita nosso intestino, também atua como um guia de defesa, uma vez que compete com microrganismos invasores e mantém equilíbrio que dificulta a colonização por patógenos. Esta microbiota varia significativamente entre populações com diferentes exposições ambientais.
Pessoas que vivem em ambientes microbiologicamente ricos tendem a ter microbiotas mais diversas e resilientes, o que reduz a chance de colonização por patógenos entéricos que causam DV.
O Índice de Diversidade de Shannon é uma métrica matemática usada para medir diversidade biológica, incluindo diversidade de microbiota intestinal. Ele considera dois componentes:
- Riqueza: número de espécies presentes;
- Equitabilidade: quão equilibrada é a distribuição entre essas espécies.
A fórmula é:
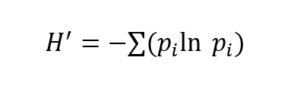
onde pi = proporção da espécie i na comunidade.
Figura: Conceito baseado no Índice de Diversidade (Shannon) – Diversidade Microbiana versus Tempo de Exposição Ambiental:

Interpretação técnica da figura:
- Populações locais expostas cronicamente a ambientes com maior carga microbiana tendem a apresentar índices de Shannon frequentemente entre ~3,5 e 4,5, conforme observado em estudos comparando microbiota rural vs urbana;
- Indivíduos provenientes de ambientes altamente higienizados podem apresentar valores médios entre ~2,0 e 3,0, dependendo da dieta e histórico de antibióticos.
Maior diversidade está associada a competição ecológica contra patógenos, maior estabilidade do ecossistema intestinal e menor probabilidade de colonização sustentada por ETEC e outros agentes de diarreia do viajante.
Esse gráfico simplificado sugere, portanto, que a microbiota local tende a ser mais diversificada devido à exposição contínua; em contraponto, a microbiota de um viajante costuma ser menos diversificada para microrganismos locais, facilitando desequilíbrios e doenças.
Por isso, o contraste entre um turista que fica doente ao comer comida de rua e um local aparentemente saudável não é sorte ou coincidência, mas o resultado de fatores biológicos reais, incluindo:
- Imunidade adquirida ao longo do tempo;
- Microbiota intestinal adaptada ao ambiente local;
- Exposição repetida a agentes microbianos desde a infância.
Mesmo assim, ninguém está totalmente imune. Tanto moradores quanto visitantes podem adoecer, especialmente em surtos ou exposições intensas. A diferença principal está na probabilidade e na severidade média das respostas imunológicas.
Diante de tudo isso, imunidade adaptativa, microbiota resiliente, índice de Shannon, talvez a conclusão mais prudente seja simples: se o seu intestino foi educado em ambiente altamente pasteurizado e climatizado, talvez não seja sábio testá-lo subitamente contra um “buffet ecológico” de rua a 40°C sob poeira urbana intensa.
Viajar para países com maior risco de DV não significa evitar a culinária local, mas adotar práticas de segurança que reduzem a probabilidade de doença, o que inclui:
-
Prefira alimentos bem cozidos e quentes – Cozinhar a altas temperaturas elimina bactérias, vírus e parasitas; pratos quentes indicam preparo recente;
-
Evite saladas e frutas não descascadas – Podem ter sido lavadas com água contaminada; prefira frutas que você possa descascar ou alimentos cozidos;
-
Beba água engarrafada ou purificada – Água local pode conter microrganismos perigosos; use sempre lacrada ou fervida;
-
Lave as mãos frequentemente – Antes e depois de comer, para evitar contaminação via mãos. Use álcool em gel se não houver sabão;
-
Evite gelo em bebidas – Gelo feito com água não confiável pode transmitir doenças, peça bebidas sem gelo ou com gelo seguro;
-
Escolha vendedores com muitos clientes – Barracas com muitos clientes indicam rotatividade rápida, reduzindo o risco de alimentos armazenados por muito tempo;
-
Observe higiene do local e do vendedor – Utensílios limpos, mãos limpas e ausência de insetos são bons sinais de segurança;
-
Prefira comidas simples e locais – Pratos feitos com ingredientes locais frescos costumam ser mais seguros que misturas exóticas desconhecidas;
-
Evite alimentos crus de origem duvidosa – Ostras, sushi, carnes mal passadas e molhos caseiros podem ser riscos elevados em países com saneamento precário;
-
Fique atento a sinais de risco – Cheiro ruim, aparência estranha ou armazenamento em locais sujos são alertas claros para não consumir;
-
Atenção a alimentos em expositores – Molhos ou cremes deixados fora da refrigeração entram na “zona de perigo” (5–60°C), favorecendo crescimento bacteriano. Por isso, prefira itens mantidos refrigerados ou preparados na hora.
A ciência explica muita coisa, mas não negocia com a pressa do turista faminto, portanto, se a curiosidade for maior que a coragem imunológica, a alternativa mais segura continua sendo apreciar essas aventuras gastronômicas à distância, pelo Instagram, assistindo à boa e velha “gororoba narrada”, e dar risadas confortavelmente hidratado, no ar condicionado, com seu microbioma intacto.
Leia também:
Turismo gastronômico e segurança dos alimentos: uma relação delicada
Ostras na praia: o sabor do risco invisível
Pratos mortais da gastronomia internacional
6 min leituraSempre me divirto muito assistindo aos vídeos chamados “gororoba narrada”, aqueles em que cenas de comida de rua na Ásia, especialmente na Índia, exibem preparo com higiene aparentemente duvidosa. É […]