9 min leituraO pedido é feito por um aplicativo. Alguns toques na tela, poucos minutos de espera. Logo a campainha toca.
O entregador chega com a sacola térmica, o alimento ainda quente, o cheiro convidativo. O alimento parece perfeito. A refeição começa imediatamente.
Mas existe algo curioso nessa cena, algo que quase ninguém percebe: quando aquele alimento saiu da cozinha, ele possuía uma série de informações importantes de seus ingredientes:
- ingredientes;
- alergênicos;
- instruções de conservação;
- validade;
- origem.
No entanto, ao chegar à mesa do consumidor, muitas dessas informações já não estão mais presentes.
O alimento chegou rápido. A informação, nem sempre.

Segurança de alimentos não depende apenas de produzir alimentos seguros.
Depende também de manter a informação sobre esses alimentos circulando junto com eles.
E é justamente nesse ponto que o modelo de consumo baseado em delivery revela um desafio pouco discutido.
Quando o alimento se separa da informação
A rotulagem existe por uma razão simples: garantir que determinadas informações acompanhem o alimento até quem vai consumi-lo.
No entanto, o delivery frequentemente altera essa dinâmica.
Muitos alimentos vendidos por aplicativos:
- são transferidos para embalagens neutras, padrão para todos os alimentos comercializados;
- chegam ao consumidor sem identificação clara;
- apresentam descrições incompletas nos aplicativos;
Quando isso acontece, surge um fenômeno silencioso, mas relevante para a segurança de alimentos: a ruptura entre o alimento e a informação que deveria acompanhá-lo.
Não significa necessariamente que o alimento esteja contaminado ou inadequado.
Mas significa que parte da informação que protege o consumidor pode ter se perdido no caminho. E em alguns casos, essa perda de informação pode ter consequências reais.
Quando a informação faz falta
Nos últimos anos, diferentes países registraram incidentes relacionados ao consumo de alimentos por delivery com alergênicos não informados adequadamente.
Autoridades sanitárias europeias e britânicas já investigaram diversos casos envolvendo alimentos comprados online ou por delivery cuja descrição não informava claramente a presença de ingredientes alergênicos.
Em algumas situações, consumidores com alergia grave ingeriram alimentos contendo substâncias como amendoim, leite ou gergelim, sem saber, mesmo não se tratando necessariamente de fraude ou má intenção.
Muitas vezes, o problema estava justamente na quebra da cadeia de informação:
- descrições resumidas nos aplicativos;
- ausência de identificação na embalagem;
- falta de comunicação clara entre cozinha e consumidor.
Casos assim reforçam um ponto fundamental: o alimento pode estar correto do ponto de vista sanitário, mas ainda assim representar risco se a informação não acompanhar o produto.
O delivery mudou a forma como os alimentos circulam nas cidades.
Mas será que a legislação mudou na mesma velocidade?
O que diz a legislação brasileira sobre delivery?

No Brasil, o crescimento do delivery ocorreu dentro de um arcabouço regulatório que não foi estruturado especificamente para esse modelo de circulação de alimentos. Embora existam iniciativas legislativas voltadas à ampliação da informação ao consumidor, como o Projeto de Lei nº 8.135/2014, que propõe a disponibilização de informações nutricionais para alimentos preparados, a maior parte dessas propostas ainda se concentra em aspectos nutricionais, não necessariamente na continuidade da informação alimentar em sentido mais amplo ao longo da cadeia de consumo. Em sentido mais amplo, informações sobre ingredientes, alergênicos, condições de conservação e orientações de consumo permanecem dependentes de outros instrumentos normativos ou da forma como os serviços de alimentação organizam sua comunicação com o consumidor.
O alimento passou a circular fora do ambiente onde a informação era tradicionalmente disponibilizada, sem que o modelo regulatório tenha sido integralmente redesenhado para acompanhar esse movimento.
As normas sanitárias existentes regulam adequadamente dois cenários tradicionais: alimentos industrializados embalados para comercialização e alimentos preparados por serviços de alimentação para consumo imediato. O delivery, no entanto, cria uma situação intermediária entre esses dois modelos.
De um lado, normas como a RDC nº 216/2004, da Agência Nacional de Vigilância Sanitária (ANVISA) estabelecem requisitos de boas práticas para serviços de alimentação, incluindo aspectos relacionados à manipulação, armazenamento e transporte de alimentos preparados. Essas regras tratam, por exemplo, da necessidade de manter condições adequadas de higiene e temperatura durante o preparo e também durante o transporte das refeições.
Por outro lado, o Brasil possui um conjunto robusto de normas voltadas à rotulagem de alimentos embalados. Entre elas está a RDC nº 727/2022, que estabelece as informações obrigatórias para produtos comercializados na ausência do consumidor no momento da aquisição, como denominação de venda, lista de ingredientes, advertências sobre alergênicos, rotulagem nutricional, identificação de lote, prazo de validade e instruções de conservação. No entanto, a própria norma prevê exceções importantes para alimentos preparados ou fracionados no próprio estabelecimento e comercializados diretamente ao consumidor. É o caso das preparações culinárias produzidas em restaurantes, padarias ou cozinhas comerciais, nas quais a informação sobre o alimento costuma ser transmitida por outros meios, como:
- cardápios;
- descrições no ponto de venda;
- comunicação direta entre consumidor e estabelecimento.
Esse modelo funciona relativamente bem quando o consumo ocorre no próprio local. No salão do restaurante, por exemplo, o cliente pode perguntar sobre ingredientes, esclarecer dúvidas sobre alergênicos ou obter mais informações sobre o preparo antes de decidir pelo consumo.
O delivery, porém, introduz uma mudança importante nessa dinâmica: o alimento continua sendo preparado em um serviço de alimentação, mas passa a ser consumido fora do estabelecimento. Nesse deslocamento, perde-se justamente a principal característica que, tradicionalmente, compensava a ausência de uma rotulagem completa: a interação direta entre consumidor e estabelecimento.
Quando o pedido é feito por aplicativos ou plataformas digitais, essa comunicação pode se tornar mais limitada ou até inexistente. O consumidor muitas vezes recebe o alimento sem acesso às mesmas informações que teria caso estivesse presente no local.
Há ainda um elemento adicional nessa cadeia: o entregador. Na maior parte das vezes, o responsável pela entrega não tem acesso ao conteúdo da embalagem e tampouco às informações detalhadas sobre o alimento transportado. Na verdade, esse distanciamento é esperado do ponto de vista sanitário, já que a embalagem deve permanecer fechada até chegar ao consumidor final. Qualquer manipulação ou abertura durante o transporte poderia, inclusive, caracterizar acesso indevido ao alimento e comprometer sua integridade.
Assim, o delivery cria uma situação peculiar: o alimento percorre um trajeto entre cozinha e consumidor sem que exista, necessariamente, um intermediário capaz de esclarecer dúvidas sobre ingredientes, alergênicos ou características da preparação.
Em outras palavras, o delivery cria um novo modelo de circulação de alimentos: preparações culinárias produzidas em serviços de alimentação passam a ser consumidas à distância, fora do ambiente em que foram preparadas.
Nesse trajeto, o alimento continua protegido por regras sanitárias relacionadas à higiene, conservação e transporte. A informação que o acompanha, porém, ainda depende em grande parte de iniciativas do próprio estabelecimento e das plataformas de venda.
Assim, embora o delivery esteja sujeito às normas gerais de boas práticas e defesa do consumidor, ainda não existe no Brasil um modelo regulatório consolidado que trate especificamente da continuidade da informação alimentar nesse tipo de venda.
Como outros países lidam com esse desafio?
O avanço do delivery também levou outros países a revisitar a forma como a informação alimentar chega ao consumidor.
Na União Europeia, por exemplo, o Regulamento (UE) nº 1169/2011, conhecido como Food Information to Consumers, estabeleceu que alimentos vendidos por meios digitais ou à distância devem disponibilizar ao consumidor as informações obrigatórias antes da finalização da compra. Isso inclui, entre outros elementos, a declaração de ingredientes e a presença de alergênicos.
Além disso, muitos países europeus passaram a exigir que alergênicos sejam informados também para alimentos não embalados, como preparações servidas em restaurantes ou estabelecimentos de takeaway (retirada no local de produção). A informação pode aparecer em cardápios, tabelas de alergênicos ou outros meios que permitam ao consumidor acessar esses dados de forma clara.
O Reino Unido é um exemplo emblemático dessa evolução regulatória. Após uma série de incidentes envolvendo alergias alimentares, as autoridades sanitárias passaram a enfatizar a necessidade de que informações sobre alergênicos estejam disponíveis tanto no momento do pedido online quanto no momento da entrega do alimento.
Esse movimento revela uma mudança importante de perspectiva.
Se antes a rotulagem era pensada principalmente para alimentos industrializados, hoje cresce o entendimento de que a informação precisa acompanhar o alimento também nas novas formas de comercialização, incluindo plataformas digitais e serviços de entrega.
Em outras palavras, à medida que os alimentos passam a circular por novos caminhos, a legislação começa a se adaptar para garantir que a informação percorra o mesmo trajeto que o alimento.
O desafio invisível do delivery
A expansão do delivery trouxe inúmeras vantagens:
- comodidade;
- acesso ampliado a alimentos;
- novos modelos de negócio;
Mas também criou um cenário inédito para a circulação de alimentos.
Diferentemente do alimento industrializado, que chega ao consumidor com rotulagem completa, o alimento preparado em serviços de alimentação depende muitas vezes de outros meios de comunicação: descrições no aplicativo, informações no cardápio digital e orientações verbais.
Quando essas informações são insuficientes, o consumidor pode ficar sem dados importantes para tomar decisões seguras.
Alguns exemplos são bastante comuns:
- sobremesas que chegam sem identificação de ingredientes;
- molhos e acompanhamentos sem descrição;
- ausência de orientação de conservação ou consumo.
Em muitos casos, a refeição é consumida imediatamente e nada acontece, mas a ausência de informação continua sendo um ponto sensível para a segurança de alimentos.
Informação também é parte da segurança
Tradicionalmente, quando se fala em segurança de alimentos, pensa-se em fatores como:
- contaminação microbiológica;
- temperatura;
- higiene;
- processos de preparo.
Tudo isso é essencial. Mas a segurança de alimentos também possui uma dimensão menos visível: a segurança da informação alimentar.
Sem ela, o consumidor perde a capacidade de avaliar riscos importantes, especialmente quando se trata de:
- alergias alimentares;
- intolerâncias;
- restrições dietéticas;
- conservação adequada.
Nesse contexto, a informação não é apenas um detalhe regulatório, é parte da proteção do consumidor.
O alimento pode estar seguro na cozinha.
Mas é a informação que ajuda a manter essa segurança até a mesa.
Boas práticas para o produtor e consumidor de alimentos comercializados via delivery

O crescimento do delivery trouxe conveniência e ampliou o acesso a diferentes tipos de refeições. Mas também exige atenção a um aspecto que nem sempre recebe a mesma visibilidade que a temperatura de transporte ou a integridade da embalagem: a informação que acompanha o alimento.
Para os estabelecimentos que optam por vender alimentos por delivery ou retirada, algumas medidas simples podem reduzir significativamente o risco de falhas de comunicação com o consumidor. Entre elas estão:
- disponibilizar descrições claras dos produtos nos aplicativos ou plataformas de venda;
- informar a presença de ingredientes alergênicos e com glúten;
- identificar corretamente preparações que possam exigir conservação refrigerada ou consumo rápido;
- garantir que embalagens e etiquetas permitam ao consumidor reconhecer o alimento recebido.
Essas práticas não substituem as exigências sanitárias já existentes, mas contribuem para manter a continuidade da informação alimentar, mesmo quando o alimento percorre um trajeto entre cozinha e consumidor.
Para quem recebe alimentos por delivery ou quem retira no local de venda, também vale adotar uma postura atenta.

Antes de consumir um alimento entregue em casa, é recomendável observar alguns pontos simples:
- se o pedido corresponde ao produto solicitado;
- se a embalagem está íntegra e devidamente fechada;
- se há identificação mínima do alimento ou do estabelecimento;
- se existem informações suficientes para quem possui alergias ou restrições alimentares;
- quando houver dúvidas relevantes sobre ingredientes ou características da preparação, o mais prudente é buscar esclarecimentos diretamente com o estabelecimento antes do consumo.
A segurança de alimentos não depende apenas de quem produz ou transporta.
Ela também envolve a forma como o consumidor interpreta e utiliza as informações disponíveis.
Um novo cenário para a segurança de alimentos
O crescimento do delivery mostra que a forma como os alimentos circulam está mudando rapidamente. E com essa mudança surge uma pergunta relevante para profissionais da área: como garantir que a informação continue acompanhando o alimento, mesmo quando ele passa por diferentes plataformas, embalagens e formas de distribuição? Responder a essa pergunta será cada vez mais importante em um mundo onde o alimento circula com velocidade crescente.
Voltemos à cena. A campainha toca novamente.
O entregador entrega a sacola térmica, o alimento ainda quente. Antes mesmo de abrir a embalagem, o consumidor observa a etiqueta fixada na tampa do recipiente: nome do produto, principais ingredientes, presença de alergênicos e uma orientação simples de conservação. No aplicativo, a descrição do prato já havia apresentado essas mesmas informações antes da finalização do pedido.
Nada disso muda o sabor do alimento. Mas muda algo importante: a tranquilidade de quem está prestes a consumi-lo.
Saber o que está sendo consumido permite que cada pessoa faça escolhas conscientes, respeitando alergias, restrições alimentares ou simplesmente suas preferências.
Nesse momento, algo essencial acontece sem chamar atenção: o alimento e a informação voltam a caminhar juntos.
Quando o alimento chega acompanhado da informação correta, consumir deixa de ser um risco invisível e volta a ser apenas aquilo que sempre deveria ser: uma escolha.
Porque, no final das contas, a segurança de alimentos não depende apenas daquilo que está dentro da embalagem. Depende também daquilo que sabemos sobre o que estamos prestes a consumir.
Na próxima parte da série, o tema se desloca para outro cenário cotidiano: o consumo de alimentos em restaurantes, buffets e catering, ambientes onde, muitas vezes, a informação não está no rótulo, mas depende da comunicação entre quem prepara e quem consome.
Nestes casos, a pergunta continua a mesma: quando o alimento muda de contexto, o que acontece com a informação que deveria acompanhá-lo?
Leia também:
9 min leituraO pedido é feito por um aplicativo. Alguns toques na tela, poucos minutos de espera. Logo a campainha toca. O entregador chega com a sacola térmica, o alimento ainda quente, […]








 Algumas horas depois, o movimento no salão começa a diminuir. As bandejas do buffet já estão quase vazias. Conversas continuam entre os últimos convidados enquanto a equipe inicia discretamente a organização do espaço.
Algumas horas depois, o movimento no salão começa a diminuir. As bandejas do buffet já estão quase vazias. Conversas continuam entre os últimos convidados enquanto a equipe inicia discretamente a organização do espaço.










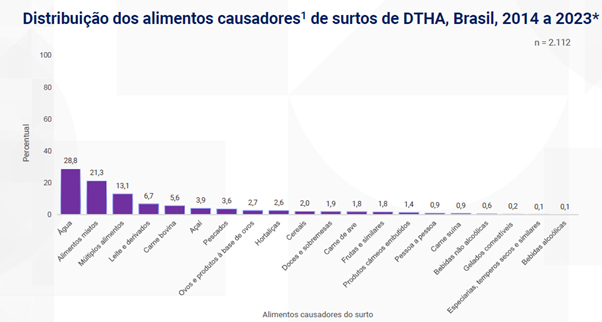
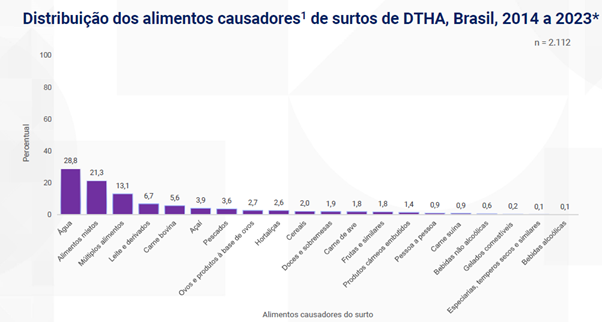
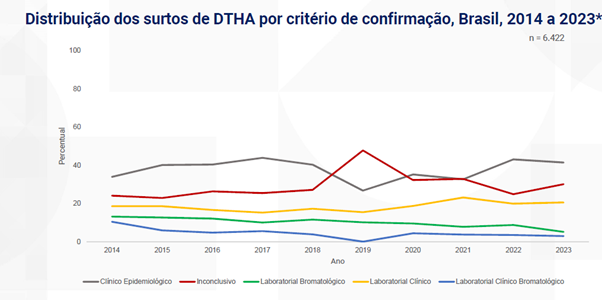

 adequada de superfícies, utensílios e equipamentos domésticos contribui para evitar a contaminação de alimentos prontos para consumo. Apesar de serem práticas básicas, muitas vezes não são reconhecidas como medidas de saúde pública, sendo tratadas apenas como hábitos rotineiros de limpeza.
adequada de superfícies, utensílios e equipamentos domésticos contribui para evitar a contaminação de alimentos prontos para consumo. Apesar de serem práticas básicas, muitas vezes não são reconhecidas como medidas de saúde pública, sendo tratadas apenas como hábitos rotineiros de limpeza.