5 min leituraO FDA está investigando mais um surto envolvendo segurança de alimentos nos EUA. Dessa vez é um surto de ciclosporíase, sendo que o agente causador foi o parasita Cyclospora cayetanensis encontrado em amostras de salada fresca, composta por alface romana e cenoura.
O caso veio à tona em 13 de julho quando a própria rede de fast food McDonald’s decidiu parar a venda de saladas frescas em quinze estados americanos. O FDA já confirmou a contaminação de 511 pessoas que consumiram saladas contaminadas (última atualização em 12 de setembro). Não houve nenhum recall de produto envolvido nesse surto, uma vez que a venda foi interrompida nas lojas.
O fornecedor de saladas prontas para consumo “Fresh Express”, fabricante do produto contaminado, informou que alface romana do mesmo lote foi enviada a outro cliente. Este por sua vez utilizou o lote em dois tipos de produtos: saladas frescas e wraps com frango, carne bovina e suína.
O parasita tem dimensões microscópicas e é geralmente encontrado nas regiões tropicais e subtropicais. De acordo com o pesquisador Adriano Cappellazzo Coelho (Doutor e professor no Instituto de Biologia da Unicamp) a parasitose pode ser adquirida pela ingestão de alimentos e/ou água contaminados, ou seja, que contenham os oocistos esporulados, que são as formas infectantes.
Os oocistos são eliminados nas fezes do paciente infectado e requerem um tempo de esporulação no ambiente de 7 a 15 dias. Adriano afirma também que a transmissão pessoa a pessoa não é observada, em função da necessidade do tempo de esporulação no ambiente.
Os sintomas geralmente aparecem depois de um período de incubação que dura por volta de uma semana e incluem os seguintes sinais: diarreia líquida, náusea, flatulência, perda de apetite, perda de peso, dor de estômago, cansaço e eventual vômito.
Outros surtos foram registrados nos EUA ligados a framboesas, manjericão, coentro, ervilha torta e mix de folhas.
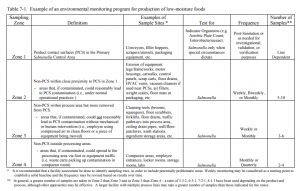
De acordo com o CDC (Center for Disease Control and Prevention), de 2000 a 2016 foram registrados 33 surtos de infecções por Cyclospora nos EUA, totalizando 1.646 pessoas afetadas. Em muitos casos existe dificuldade em encontrar o alimento causador, uma vez que o produto fresco pode ter sido servido como componente em um mix de salada ou como guarnição em um prato.
Um caso de grande repercussão foi um surto de Cyclospora originado em um casamento na Philadelphia, Pennsylvania em junho de 2000. Oito dias após o casamento, a noiva notificou o departamento de saúde local comunicando que ela, o marido e vários convidados estavam com infecção gastrointestinal.
O bolo do casamento era recheado com um creme de framboesas. Testes realizados com as sobras do bolo confirmaram a contaminação por C. cayetanensis. Uma das possíveis fontes de procedência seria um carregamento de framboesas provenientes da Guatemala (Outbreak of Cyclosporiasis Associated with Imported Raspberries, Philadelphia, Pennsylvania, 2000).
Recentemente o FDA divulgou uma atualização no sistema de amostragem para ervas frescas (manjericão, salsa e coentro), intensificando a pesquisa de Cyclospora. Os testes são realizados tanto em produtos domésticos quanto importados. Como resultado desse monitoramento mais intenso, até o momento foram encontradas amostras positivas para o parasita em dois fornecedores de coentro oriundos do México. Além de barrar a entrada desses carregamentos, o FDA está tomando ações junto ao governo mexicano para investigar a causa da contaminação.
Em julho, também foi identificada uma amostra positiva para Cyclospora em um produto produzido em solo americano, sendo esse o primeiro caso de presença desse parasita em produto doméstico. O FDA trabalhou junto com o estado envolvido e a fazenda de origem estabelecendo ações corretivas para as possíveis rotas de contaminação. Foram realizados também recall e embargo do produto potencialmente afetado.
Casos e a abrangência no Brasil
O Brasil teve três surtos registrados devido à infecção por C. cayetanensis, todos ligados à contaminação da água, sendo dois deles localizados em General Salgado, SP, e um em Antonina, PR.
De acordo com o BEPA- Boletim Epidemiológico Paulista (volume 5, n° 49) o primeiro surto ocorrido em General Salgado se deu em 1999 e teve características muito semelhantes ao segundo surto, inclusive ocorrendo na mesma época do ano. Esse episódio foi relacionado à água do sistema de abastecimento, porém não se conseguiu identificar o agente etiológico.
Já no período de setembro a dezembro de 2000, o agente etiológico foi identificado e a abrangência do surto foi de 350 casos.
O sistema público de água da cidade era composto por poços artesianos, que apresentavam infiltração de águas pluviais e esgoto. A água de um dos poços apresentou positividade para C. cayetanensis.
O terceiro caso registrado ocorreu em Antonina, em novembro de 2001 e atingiu mais de 600 pessoas (Boletim Eletrônico Epidemiológico, Ano 2, N° 3 20-08-2002, Funasa).
Um estudo realizado no Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo investigou 4.869 pacientes e concluiu que a taxa de ocorrência na população estudada (0,3%- 14 casos positivos/4.869) foi considerada baixa em comparação com as porcentagens encontradas na Guatemala, Peru, Venezuela, Haiti, Nepal, Egito e Lagos.
Conclusão
Os maiores riscos de contaminação por Cyclospora estão relacionados ao consumo de frutas e hortaliças in natura. Esses produtos crescem em contato com o solo e não passam por cocção, uma importante etapa que pode reduzir ou eliminar patógenos.
A prevenção para a contaminação por esse parasita passa pela garantia de saneamento e tratamento eficiente da água, bem como pela garantia de boas práticas de higiene dos funcionários ligados à produção do alimento.
A presença desse parasita no Brasil ainda é incerta, com poucos casos registrados pelo Centro de Vigilância Epidemiológica. Chama atenção que não há registro de nenhum surto recente (último dado referente a 2001) e nenhum caso associado à contaminação por alimentos.
Segundo o pesquisador Adriano Cappellazzo Coelho, uma possível explicação para os poucos casos registrados no Brasil é que essa parasitose não é investigada na rotina parasitológica de pacientes com gastroenterite. Ele também afirma que casos podem eventualmente estar ocorrendo no Brasil, mas acabam não sendo diagnosticados pela ausência de investigação.
Agradecimento especial a Sidnei Silva (Tecnologista em Saúde Pública – Laboratório de Parasitologia Instituto Nacional de Infectologia Evandro Chagas – Fundação Oswaldo Cruz), pelo compartilhamento das informações e artigos relacionados ao parasita e a Adriano Cappellazzo Coelho, professor doutor no Departamento de Biologia Animal do Instituto de Biologia da UNICAMP que gentilmente colaborou com este artigo.
Clique aqui e veja mais informações sobre parasitas em alimentos.
Referências bibliográfica e outras informações sobre a doença:
-
-
-
-
-
Y. HO, Alice et. al. Outbreak of Cyclosporiasis Associated with Imported Raspberries, Philadelphia, Pennsylvania, 2000. Emerging Infectious Diseases, v. 8, n. 8, p. 783-788. Ago. 2002.
-
GONÇALVES, Elenice M. do Nascimento. et.al. Retrospective study of the occurrence of Cyclospora cayetanensis at Clinical Hospital of the University of São Paulo Medical School, SP. Revista da Sociedade Brasileira de Medicina Tropical v. 38(4). P. 326-330. Jul./ago. 2005.
-
EDUARDO, Maria B. De Paula. et.al. Primeiro surto de Cyclospora cayetanensis investigado no Brasil, ocorrido em 2000, no município de General Salgado (SP), e medidas de controle. BOLETIM EPIDEMIOLOGICO PAULISTA –BEPA. v.5 .n.49.
-
MOURA, José E., et. al.Surto de Doença Diarréica Aguda por Cyclospora Cayetanensis Antonina – Paraná. FUNASA – BOLETIM ELETRONICO EPIDEMIOLOGICO ano 2. n. 3. Ago. 2002.
-
-
5 min leituraO FDA está investigando mais um surto envolvendo segurança de alimentos nos EUA. Dessa vez é um surto de ciclosporíase, sendo que o agente causador foi o parasita Cyclospora cayetanensis encontrado […]